El síndrome de Charcot. Clínica y tratamiento
El síndrome de Charcot es una neuropatía periférica degenerativa, crónica y progresiva que afecta a una o más articulaciones periféricas. La patología se desarrolla por falta de propiocepción sensorial y nocioceptiva normal en las inervaciones de las articulaciones del pie y tobillo.
La Diabetes mellitus con un elevado nivel de glucemia en sangre mantenido en el tiempo provoca dos de las causas de aparición de la neuropatía: lesión nerviosa y anomalías en la circulación vascular. No obstante, existen otras condiciones sistémicas que la pueden provocar como neuropatía periférica.
A menudo como resultado de esta pérdida sensorial y su respectivo daño de vasos sanguíneos las articulaciones del pie están sometidas a traumatismos y lesiones repetitivas originando un efecto neurotraumático que daña progresivamente articulaciones, ligamentos, cartílagos y huesos.
La detección precoz y el inicio del síndrome de Charcot es primordial a la hora de evitar amputaciones. Por lo tanto, es imperativo establecer un control estricto de los pacientes de riesgo y reconocer los primeros signos de artropatía en personas con diabetes, comenzando por la educación del paciente en inspección y cuidados diarios adecuados y control exhaustivo de la glucemia.
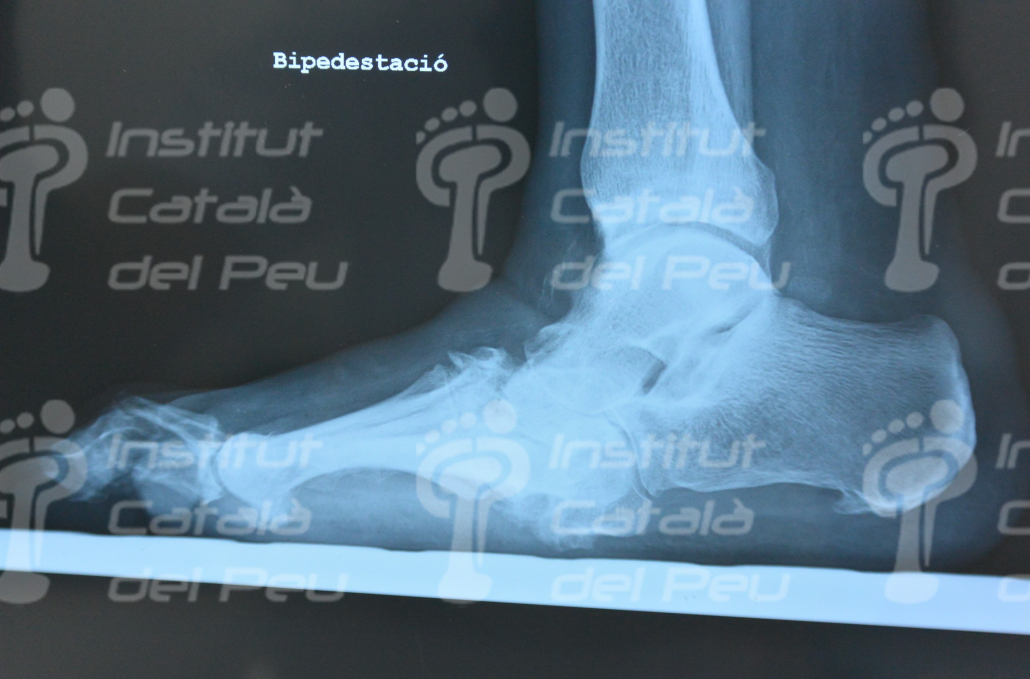
La progresión del síndrome de Charcot puede ocurrir en cuestión de semanas o meses, con origen en un trauma menor ligado a la pérdida de percepción del dolor y posición del pie de lugar, a lesiones repetitivas en una o más articulaciones produciendo fragmentación y destrucción de los mismos.
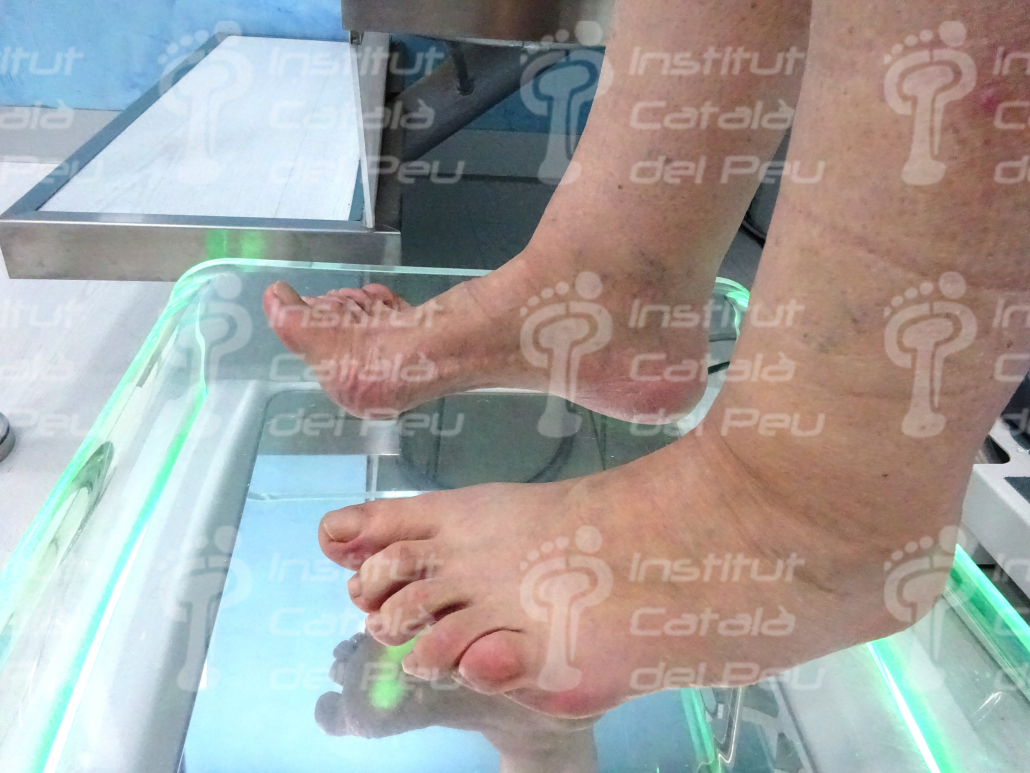
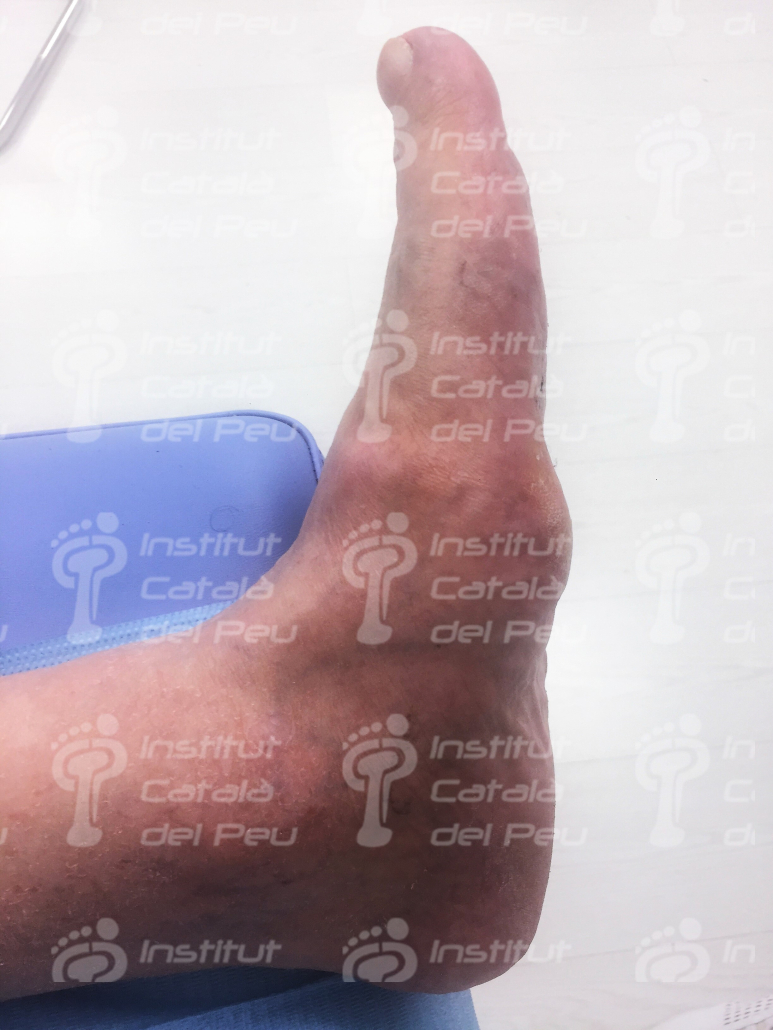
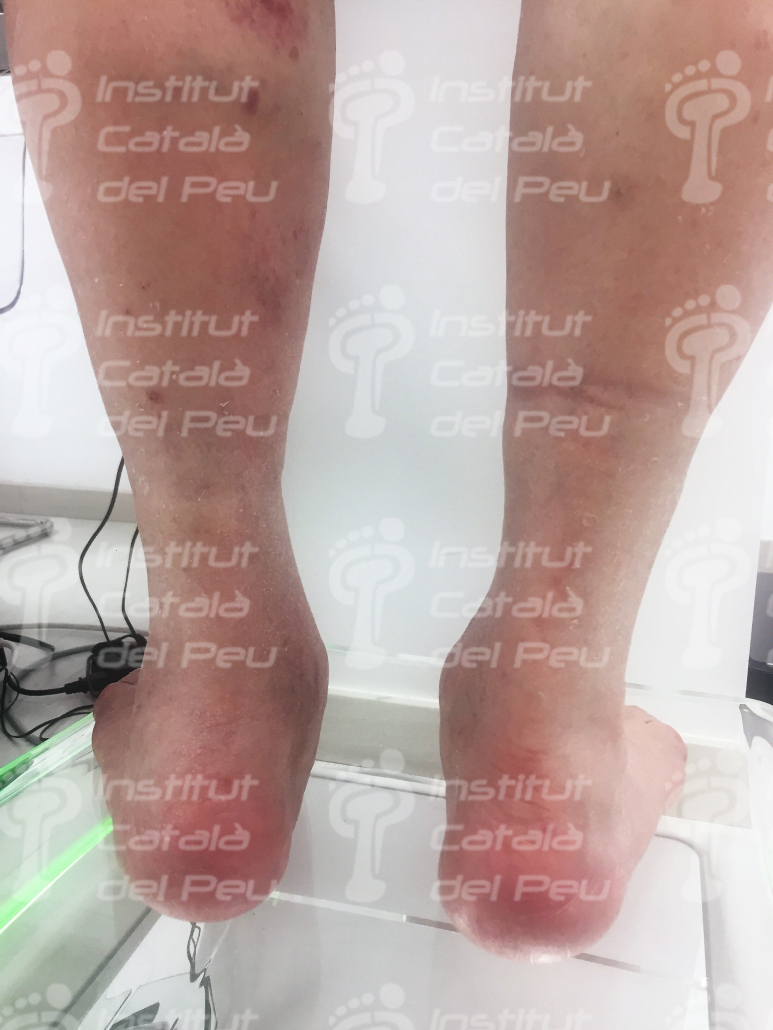
Los síntomas iniciales pueden incluir: Dolor leve, edema, eritema, aumento de temperatura local e inestabilidad articular. En etapas posteriores, luxaciones y deformación del pie y del tobillo: colapso del mediopie (pie plano y pie balancín) y deformación de los dedos.
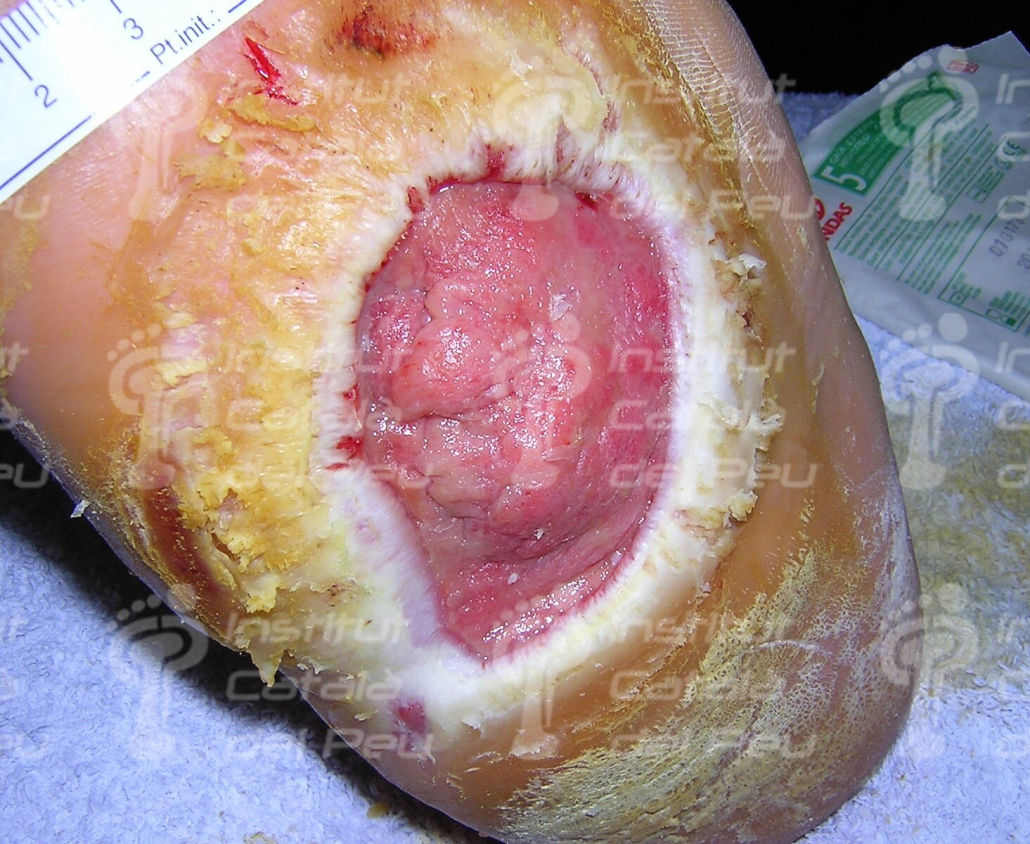
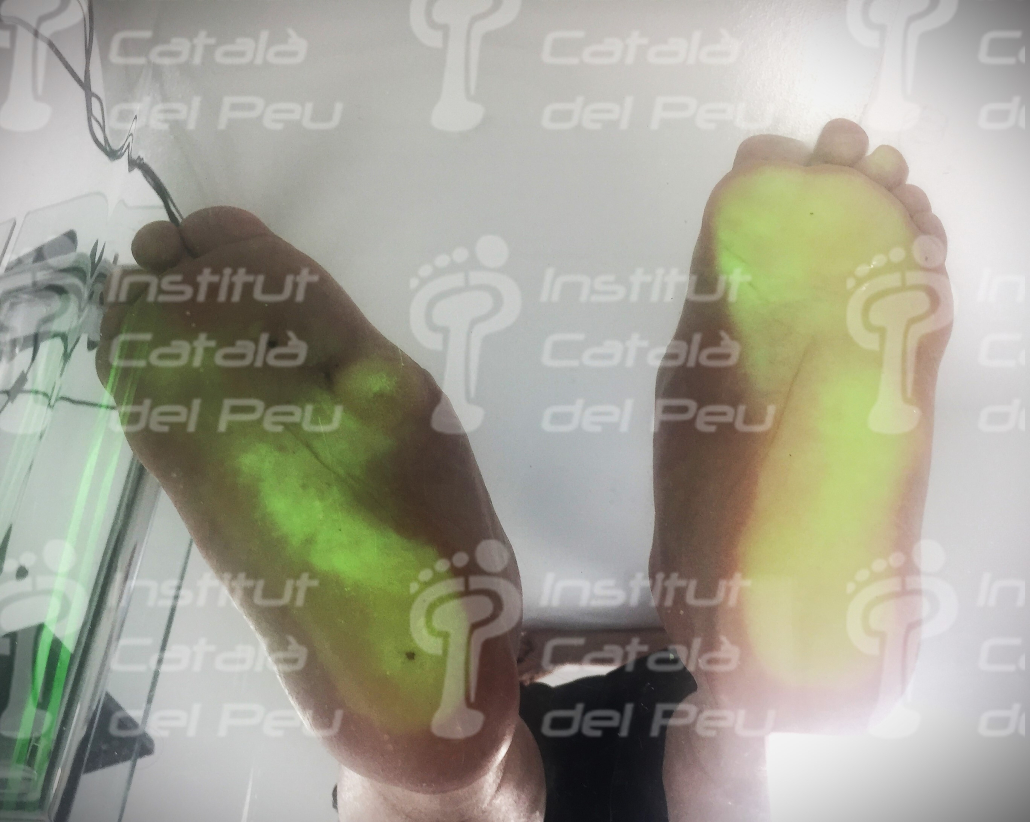
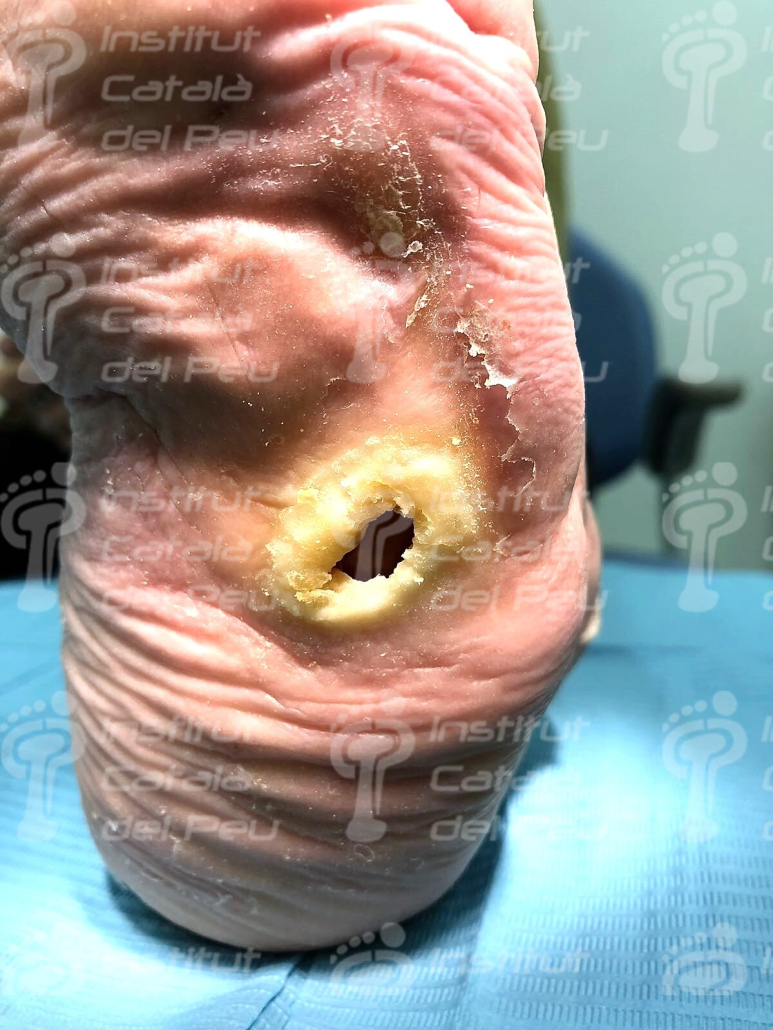
La presión anómala provocada por las deformaciones puede producir lesiones o úlceras que, debido a la insensibilidad, tienden a hacerse más grandes y profundas antes de ser detectadas. Además, si la glucemia no está controlada, hay más probabilidades de infección y mayor dificultad para combatirla.
El mejor tratamiento es una buena prevención de complicaciones. En primer lugar, reposo de la extremidad afectada, descargando así el peso en el miembro durante la fase aguda de la enfermedad para evitar fracturas y úlceras. La inmovilización se tendrá que ir revisando periódicamente en base al edema, el eritema y la temperatura.
El tratamiento agudo consistirá en el enyesado del pie y tobillo con el fin de disminuir la inflamación y proteger a los huesos. El tratamiento quirúrgico se reserva para deformidades óseas que impliquen más riesgo de úlceras para el paciente o en fracturas inestables y dislocaciones que requieran soldar eficazmente dichas patologías.
Una vez finalizada la fase aguda será importante el uso de calzado adecuado, así como de soportes plantares para evitar puntos de sobrecargas que nos pueden propiciar la aparición de úlceras.









Dejar un comentario
¿Quieres unirte a la conversación?Siéntete libre de contribuir!