El tejido cicatricial: características.
La cicatriz es una alteración dérmica permanente como consecuencia de una lesión y reparación de ésta. Está formada por tejido fibroso que sustituye la pérdida de tejido y que une las soluciones de continuidad.
Hay 4 fases en el proceso de cicatrización.
- Inflamatoria. Aumento de la vascularización y por lo tanto de las plaquetas ayudando así al taponamiento de la herida.
- Proliferativa. Se acumula colágeno y fibrina regenerando y tensionando la herida.
- Remodelación. Se reabsorbe el colágeno aumentando la fuerza tensional. Es la fase más larga de la cicatrización.
- Contracción. El área de superficie cruenta disminuye con la reducción concéntrica del tamaño de la herida.
Los factores que estimulan el crecimiento del tejido cicatricial son:
- El tratamiento agudo, el cierre de la herida sin tensión, el control de la infección y el desbridamiento de la herida.
- La edad. En individuos jóvenes existe mayor riesgo de hipertrofia de la cicatriz.
- La profundidad de la herida.
- El tipo de piel. Los individuos pelirrojos tienen una prevalencia muy elevada, seguidos de individuos con la piel oscura.
- Malnutrición.
- Alcoholismo y tabaquismo.
Las cicatrices pueden tener complicaciones estéticas y funcionales para el paciente.
La clasificación de las cicatrices se divide en 5 tipos:
- Cicatriz hipopigmentada. La cicatriz tiene un color más claro que el resto de la piel por la incapacidad de producir melanina en esa zona debido al traumatismo originado.
- Cicatriz hiperpigmentada. La cicatriz es más oscura y se presenta en cicatrices superficiales. Es consecuencia de un mayor grado de melanogénesis unido al proceso inflamatorio de reparación.
- Cicatrices hipertróficas.
- Queloides
- Otro tipo de cicatrices, como las retráctiles, atróficas, etc. Este tipo de cicatrices se hallan ligeramente hundidas respecto a la superficie cutánea por falta de formación del suficiente tejido para cubrir la zona lesionada. Es típico de acné o varicela.
La cicatriz hipertrófica es una cicatriz localizada en la zona traumática de la herida inicial sin invadir los tejidos adyacentes. Su crecimiento se inicia tras el cierre de la herida y puede seguir hipertrofíandose hasta los 8 meses. Las causas se atribuyen a factores mecánicos, edades jóvenes, infecciones de la herida, así como la localización anatómica.
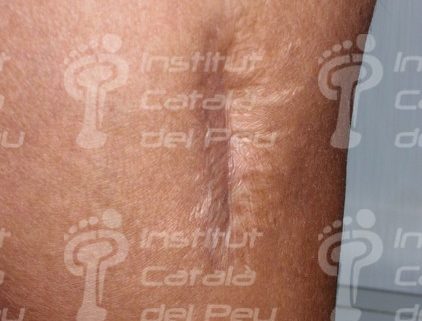
La cicatriz queloide abarca más allá de la herida inicial como consecuencia de la formación anómala de colágeno para revitalizar el tejido conectivo después de la lesión.
Es menos frecuente que las cicatrices hipertróficas. Empieza a desarrollarse al inicio del traumatismo hasta al cabo de un año y puede seguir creciendo sin signo de estabilización. Aparece con mayor frecuencia en individuos de raza oscura, mujeres jóvenes, embarazadas y en zonas anatómicas como el cuello, los hombros, el lóbulo de la oreja o la zona del esternón. Tienen una tonalidad de color carne, rosa o rojo y surgen como consecuencia de traumatismos, heridas quirúrgicas, quemaduras, varicela, etc.
Las cicatrices queloides no suelen mejorar de forma espontánea mientras que las cicatrices hipertróficas pueden mejorar estéticamente sin necesidad de tratamiento.
Los tratamientos más frecuentes frente las cicatrices queloides son la radioterapia, la crioterapia, el tratamiento láser, las infiltraciones de corticoesteroides que reducirán la inflamación así como la cirugía estética. Hay que ser conscientes que dichos tratamientos reducen el tamaño del queloide no evitando su desaparición total en la mayoría de los casos. El criterio de elección de un tratamiento u otro dependerá del tipo de cicatriz y siempre valorando la relación entre beneficios y riesgos.
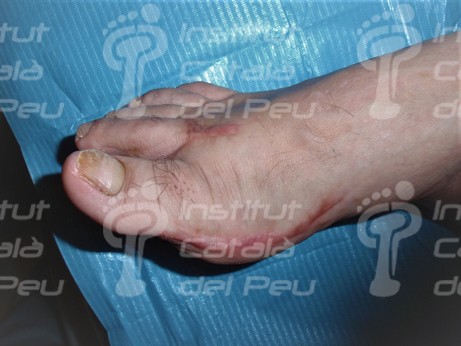
Cicatriz hipertrófica por intervención Hallux Valgus
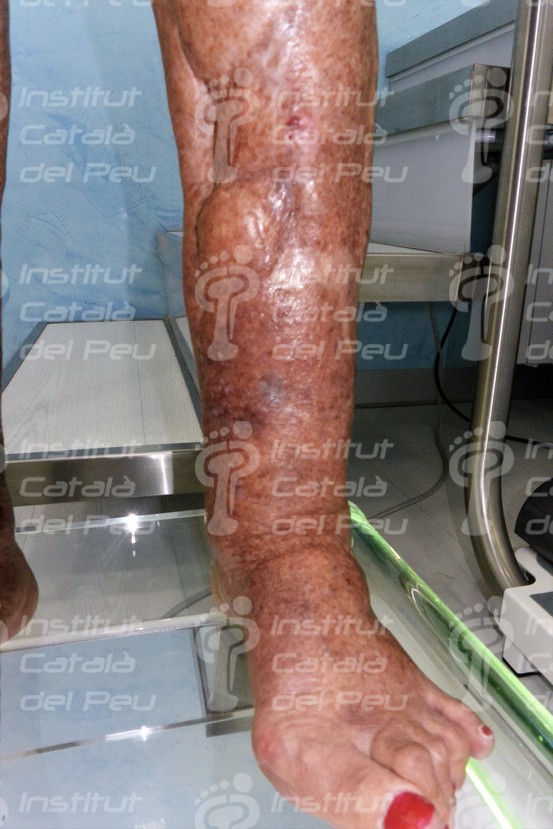
Cicatriz hipertrófica por traumatismo
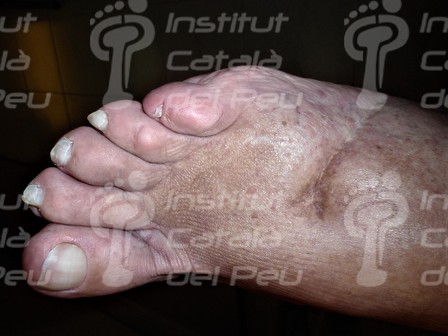
Cicatriz hipertrófica por traumatísmo.
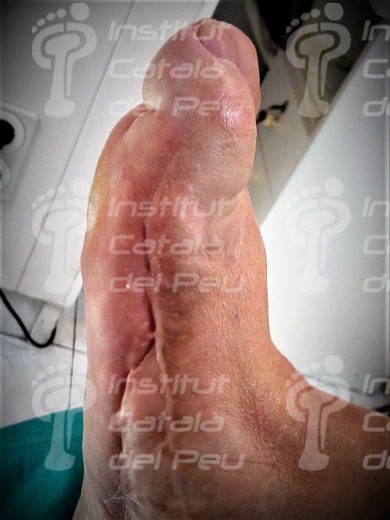
Cicatriz hipertrófica postquirúrgica.
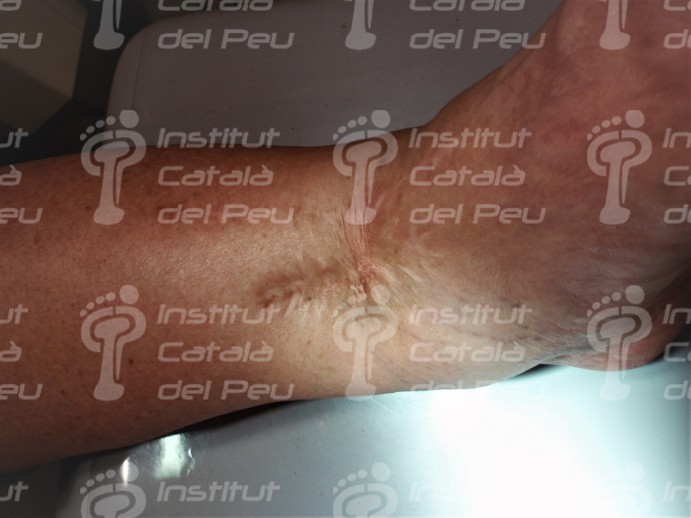
Cicatriz hipertrófica.
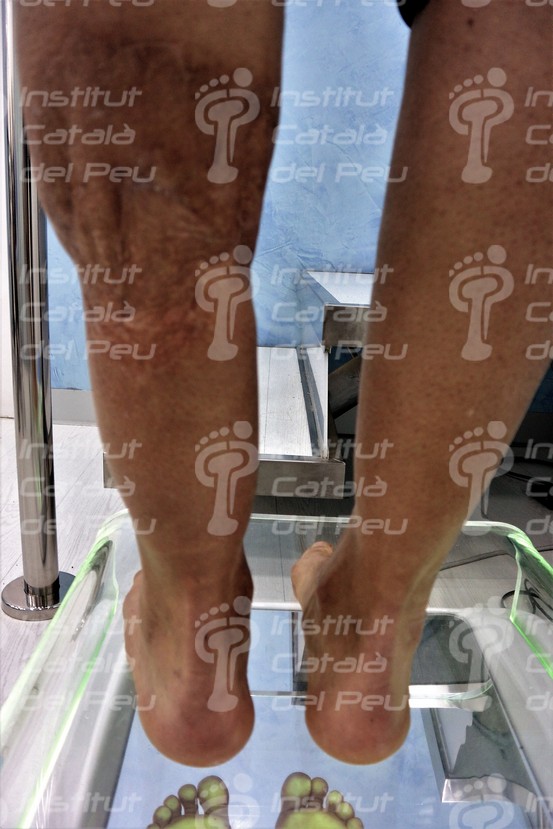
Cicatriz hipertrófica por traumatísmo
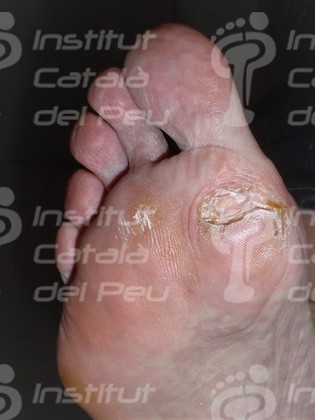
Cicatriz plantar por autolesión al retirarse una callosidad.
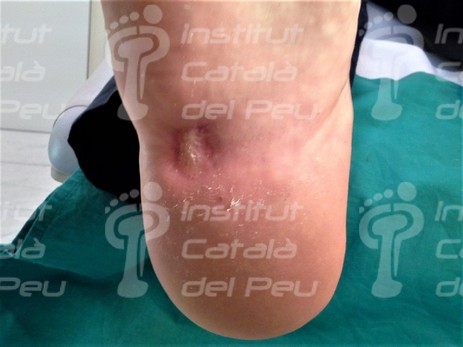
Cicatriz postquirúrgica por exéresis tumoración benigna.
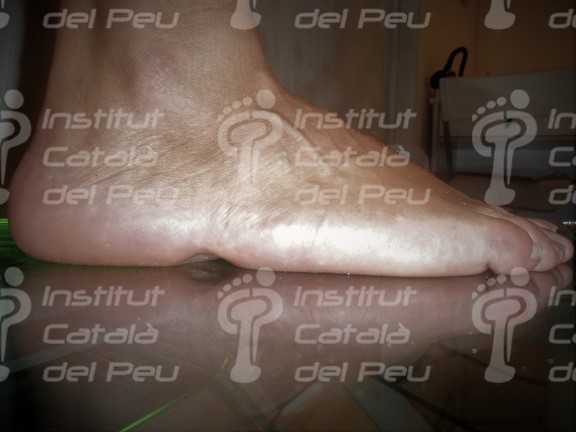
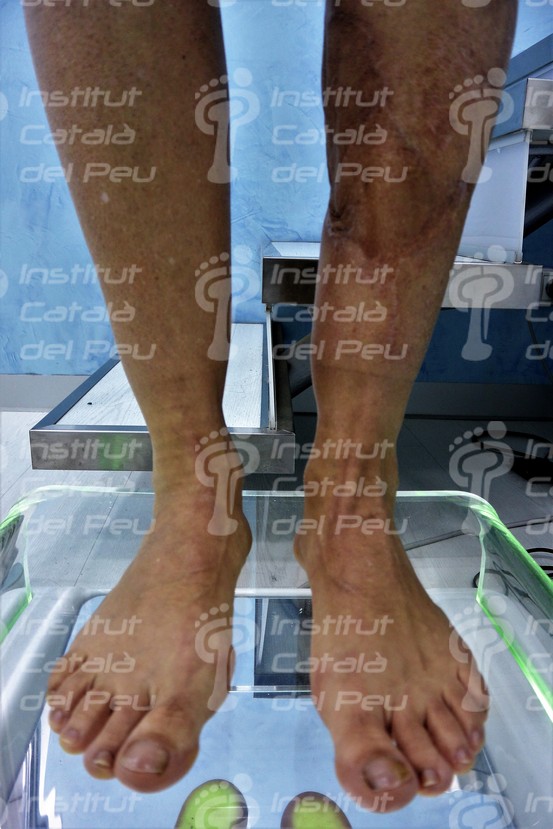
Mismo caso en bipedestación. Obsérvese la falta de tejido adyacente.
Queloide.








Dejar un comentario
¿Quieres unirte a la conversación?Siéntete libre de contribuir!